Les infections associées aux soins concernent environ 1 patient hospitalisé sur 20 dans les pays développés, selon l’Organisation mondiale de la santé. Si la transmission par contact reste prédominante, la contamination aéroportée constitue un facteur aggravant dans les services accueillant des patients fragiles ou lors d’actes invasifs.
Dans un service d’hématologie, un bloc opératoire ou une unité de soins intensifs, la qualité de l’air ne relève pas du confort mais de la sécurité sanitaire. Sur le terrain, les équipes techniques le constatent rapidement : une porte mal étanche, un différentiel de pression instable ou un filtre mal maintenu peuvent suffire à compromettre un environnement protégé.
Dans ce contexte, les installations de traitement d’air jouent un rôle déterminant pour maîtriser la contamination particulaire et microbiologique.
Quand l’air devient un vecteur de contamination
L’air intérieur hospitalier contient des particules issues de l’activité humaine, des textiles ou des matériaux du bâtiment. Il peut également transporter des bactéries, spores fongiques et virus présents dans les aérosols respiratoires ou générés lors de certains soins.
Les particules inférieures à 5 micromètres sont particulièrement critiques : elles restent en suspension longtemps et peuvent pénétrer profondément dans l’appareil respiratoire.
Contrairement à une idée répandue, la contamination ne provient pas uniquement des patients. Le personnel, les visiteurs, les équipements mobiles ou les infiltrations d’air non filtré peuvent contribuer à la charge microbiologique ambiante. Une maintenance insuffisante ou des défauts d’étanchéité des réseaux peuvent également dégrader la qualité d’air.
Un cadre réglementaire structurant en France
La maîtrise de la qualité de l’air hospitalière repose sur un cadre réglementaire précis visant à réduire le risque infectieux.
La norme NF S90‑351 : référence pour les environnements maîtrisés
La norme NF S90‑351 définit les exigences applicables aux établissements de santé en matière de traitement d’air : classification des zones à risque, niveaux de propreté particulaire, maîtrise microbiologique, pressions différentielles et taux de renouvellement d’air.
Cette norme s’appuie notamment sur les principes de classification de l’ISO 14644 relatifs aux salles propres.
Recommandations professionnelles et référentiels techniques
La Société française d’hygiène hospitalière (SF2H) publie des recommandations qui intègrent la qualité de l’air dans la prévention de la transmission par voie respiratoire : La SF2H dispose aussi d’un guide spécifique sur la qualité de l’air au bloc opératoire, qui illustre les attentes en matière de filtration et de flux d’air en zones critiques :
À l’international, les standards de l’ASHRAE servent également de référence pour la conception des systèmes CVC hospitaliers.
Filtration et maîtrise des flux : les fondations techniques
La filtration constitue la première barrière contre les contaminants. L’air neuf et recyclé traverse plusieurs niveaux de filtration avant d’être diffusé dans les zones sensibles. Les filtres absolus HEPA, capables de retenir au moins 99,95 % des particules de 0,3 µm, sont indispensables dans les environnements critiques.
Au‑delà de la filtration, la gestion des flux d’air joue un rôle déterminant. Les pressions différentielles orientent les flux afin d’éviter les transferts de contaminants entre zones.
Une chambre destinée à protéger un patient immunodéprimé fonctionne en surpression afin d’empêcher l’entrée d’air non maîtrisé, tandis qu’une chambre accueillant un patient contagieux est maintenue en dépression pour contenir les agents infectieux.
Dans les blocs opératoires, le flux unidirectionnel, souvent appelé flux laminaire, crée un balayage vertical d’air ultrafiltré au‑dessus du champ opératoire, ce que les recommandations sur la qualité de l’air illustrent comme une des bonnes pratiques à viser.
Applications concrètes dans les établissements de santé
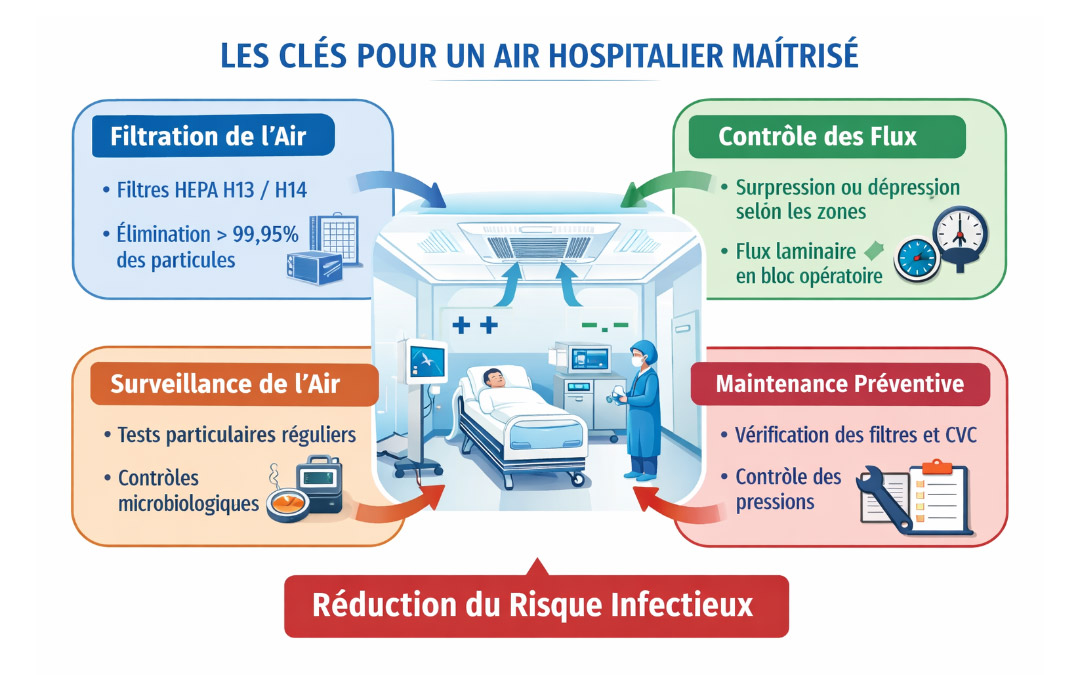
Schéma synthétique du fonctionnement des installations CVC dans un environnement hospitalier critique.
Résultats mesurés sur des installations réelles
Secteurs protégés en hématologie
Dans les unités d’hématologie accueillant des patients immunodéprimés, l’air doit être strictement maîtrisé. Les secteurs protégés destinés aux greffes et chimiothérapies intensives reposent sur un traitement d’air spécifique visant à limiter les germes environnementaux.
Exemple : unité protégée au CHU de Nantes décrite comme secteur médicalisé à environnement contrôlé : filtration, surpression et sas hygiénique sont des éléments constitutifs de ce type d’espace.
Des dispositifs comparables existent dans d’autres CHU où des unités protégées sont mises en œuvre pour réduire les risques infectieux chez des patients particulièrement fragiles, même si les descriptions techniques détaillées ne sont pas toujours publiées.
Chambres d’isolement septique
À l’inverse, les chambres d’isolement septique sont conçues pour contenir les agents infectieux. Le maintien en dépression et l’extraction d’air contrôlée évitent la propagation vers les zones adjacentes, comme le rappellent les directives de l’Organisation mondiale de la santé sur la prévention de la transmission dans les soins.
Blocs opératoires orthopédiques
Dans les blocs opératoires orthopédiques, où la présence d’implants augmente le risque infectieux, la maîtrise de la propreté particulaire est essentielle. La Société française d’hygiène hospitalière rappelle dans ses publications que la qualité de l’air constitue un facteur déterminant dans la prévention des infections du site opératoire.
Maintenance et surveillance : garantir la performance dans le temps
Une installation performante à la mise en service peut perdre son efficacité si elle n’est pas suivie avec rigueur. La maintenance des centrales de traitement d’air, le contrôle de l’intégrité des filtres HEPA et la vérification des pressions différentielles sont essentiels pour maintenir le niveau de protection attendu.
La surveillance particulaire et microbiologique permet d’évaluer la qualité de l’air et d’anticiper d’éventuelles dérives. Dans les zones à haut risque, des contrôles réguliers vérifient la conformité aux seuils définis par les référentiels techniques.
Au‑delà des contrôles réglementaires, la formation des équipes techniques et l’exploitation rigoureuse des installations conditionnent la performance réelle du système.
Garantir un air maîtrisé : un enjeu durable pour les établissements de santé
La maîtrise de la contamination aéroportée dépasse aujourd’hui la seule conformité normative. Les établissements doivent concilier sécurité sanitaire, continuité d’exploitation et performance énergétique.
Garantir un air maîtrisé, c’est protéger les patients les plus vulnérables, sécuriser les actes médicaux et renforcer durablement la qualité des soins.
A lire aussi : Equilibrage et mise au point aéraulique
